LA CARRERA POR LAS VACUNAS CONTRA EL CORONAVIRUS
04.05.2020
La expansión exponencial del SARS-CoV-2 en la población mundial y la preocupante nueva información de que el virus no solo afecta el sistema respiratorio (panel más abajo), requiere de esfuerzos múltiples para que, por diferentes estrategias, se logre producir en el más breve tiempo a lo menos una vacuna de alta eficiencia protectora. Una luz de esperanza lo representa el hecho de que la Universidad de Oxford en el Reino Unido ha reportado recientemente éxito de una vacuna experimental que dio capacidad protectora a simios. Se empieza ahora con una experimentación en humanos voluntarios, que de tener éxito, se podría contar con la primera vacuna en septiembre de este año.
No olvidemos que las vacunas son herramientas preventivas, por lo que también se requiere contar con estrategias de control para ayudar a los pacientes infectados, con claros signos clínicos de la enfermedad (COVID-19) y para los miles que estando positivos para el virus son asintomáticos pero son, sin saberlo, diseminadores del virus. A continuación, entrego evidencia muy reciente del peligro que enfrentamos:
Los receptores celulares para SARS-CoV-2 (proteínas ACE2 y TMPRSS2) están presentes en una amplia variedad de células humanas.
Los análisis de los conjuntos de datos de secuenciación unicelular respaldan la idea de que COVID-19 no es solo una enfermedad respiratoria sino una enfermedad que puede afectar múltiples órganos. (Chris Baraniuk, The Scientist ,30 de abril/2020). Esto significa que el virus puede hacerse sistémico en cualquier momento.
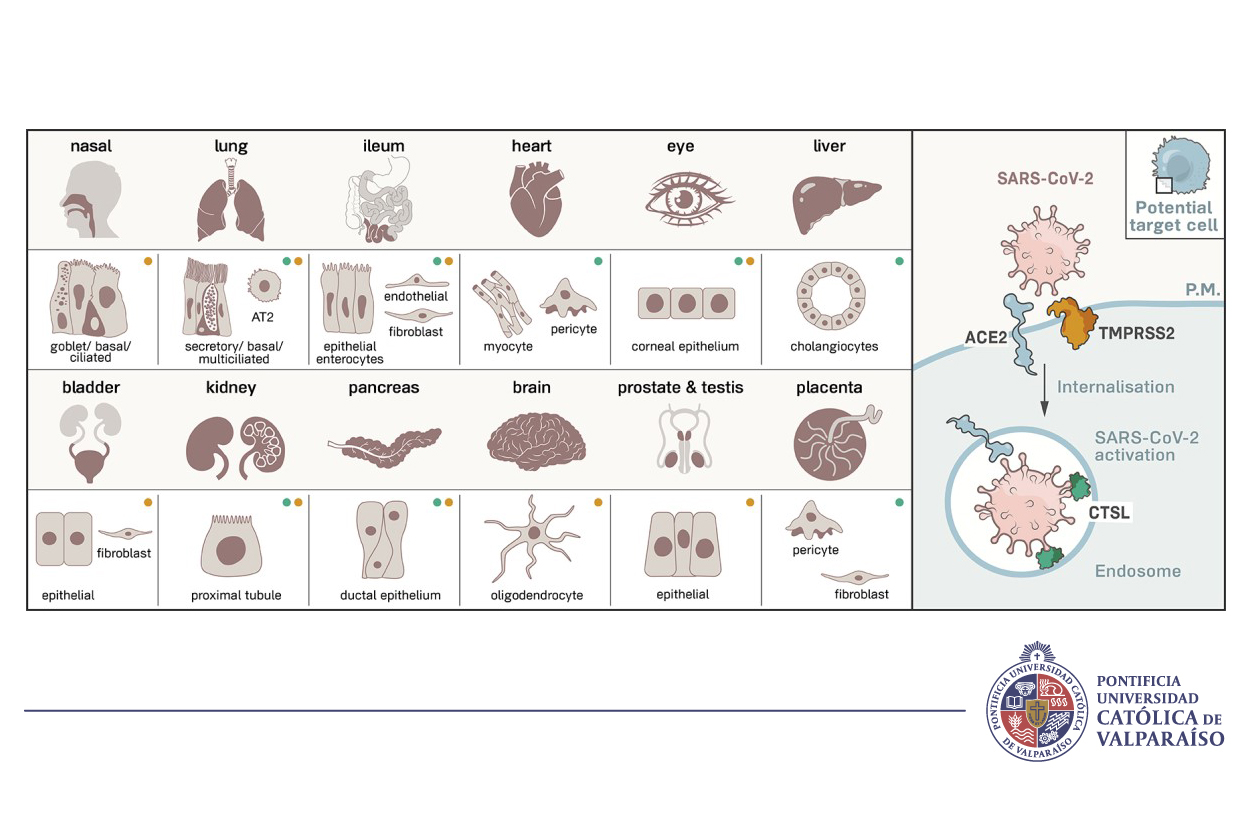
Por ello, los equipos de investigación en empresas y universidades de todo el mundo están desarrollando más de 90 vacunas contra el SARS-CoV-2, probando diferentes tecnologías, algunas de las cuales no se han utilizado antes en una vacuna autorizada. Al menos seis grupos ya han comenzado a inyectar formulaciones en voluntarios en ensayos de seguridad; otros han comenzado a probar en animales. La guía gráfica de la naturaleza
Esta semana entonces, me referiré en forma muy resumida a las ocho formas en que los científicos de diferentes latitudes esperan proporcionar inmunidad al SARS-CoV-2. La guía explica el diseño de cada vacuna.
VACUNAS CONTRA EL SARS-COV-2: UNA VARIEDAD DE ENFOQUES
Todas las vacunas tienen como objetivo exponer el cuerpo a un antígeno que no causará enfermedad, pero provocará una respuesta inmune que puede bloquear o matar el virus si una persona se infecta. Se están probando al menos ocho tipos contra el coronavirus, y se basan en diferentes virus o partes virales.
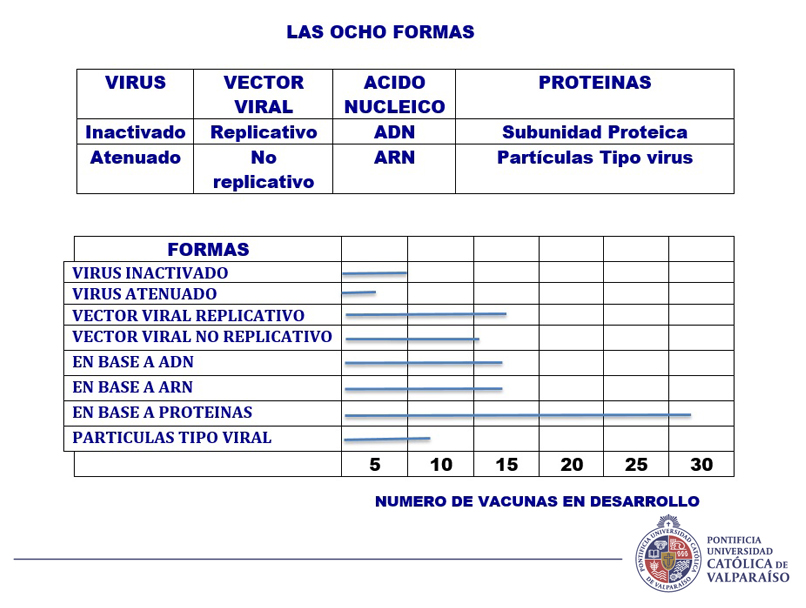
Vacunas en base a virus:
Al menos siete equipos están desarrollando vacunas utilizando el virus mismo, en forma debilitada o inactivada. Muchas vacunas existentes se fabrican de esta manera, como las contra el sarampión y la poliomielitis, pero requieren pruebas de seguridad exhaustivas. Sinovac Biotech en Beijing ha comenzado a probar una versión inactivada de SARS-CoV-2 en humanos.
VIRUS INACTIVADOS: En este tipo de vacunas, el virus es totalmente inactivado usando reactivos químicos, como el formaldehido o bien simplemente aplicando calor a altas temperaturas. La limitante de este procedimiento es que se requieren grandes cantidades de virus.
VIRUS ATENUADOS: Convencionalmente, los virus son atenuados pasándolos por un animal vivo o por cultivo de células humanas hasta que muten y los imposibilite de causar la enfermedad. La fima Codagenix en Nueva York está trabajando conjuntamente con el Instituto del Suero de la India en Pune, quienes manufacturan una vacuna alternado el material genético del virus SARS.CoV-2, para que genere sus proteínas defectuosas.
Vacunas en base a vectores virales:
Alrededor de 25 grupos dicen que están trabajando en vacunas de vectores virales. Un virus como el del sarampión (virus de ARN) o el adenovirus (virus de ADN) están genéticamente modificados para que pueda producir proteínas de coronavirus en el cuerpo. Estos virus están debilitados para que no puedan causar enfermedades. Hay dos tipos: aquellos que aún pueden replicarse dentro de las células y aquellos que no pueden porque los genes clave han sido deshabilitados.
Vacunas en base a ácidos nucleicos (ADN o ARN): Muy relacionado con el punto anterior, se usa la ingeniería genética para modificar la capacidad de expresión natural de un virus, haciéndolo híbrido, es decir “poniéndole” genes de otro sistema viral, para que con su potencial infectivo, expresen las nuevas proteínas ingresas artificialmente en su genoma, en beneficio de la inducción de respuesta inmune ahora dirigida a los genes incorporados, para idealmente dar una inmunidad protectora,
Vacunas en base a Proteínas: Muchos investigadores quieren inyectar proteínas de coronavirus directamente en el cuerpo. También se pueden usar fragmentos de proteínas o capas proteicas que imitan la capa externa del coronavirus, pues se asume que a mayor exposición, mayor capacidad de inducir respuesta inmune. Pero CUIDADO, la inducción de anticuerpos NO NECESARIAMENTE indica que estos serán de protección contra el agente.
Fuentes Bibliográficas:
- Analysis based on: WHO COVID-19 Vaccine Landscape/Milken Institute COVID-19 Treatment and Vaccine Tracker/T. Thanh Le et al. Nature Rev. Drug. Disc.http://doi.org/ggrnbr (2020)/F. Amanat & F. Krammer Immunity 52, 583–589 (2020)/W. Shang et al. npj Vaccines 5, 18 (2020).
Archivo con opiniones anteriores del Dr. Marshall sobre avances del Covid-19:




